बार्टर सिंड्रोम एक बीमारी है जो तथाकथित ट्यूबलोपैथिस से संबंधित है। इसमें नेफ्रॉन में जन्मजात दोष होता है और दूसरा, हार्मोनल और इलेक्ट्रोलाइट विकारों के साथ-साथ एसिड-बेस गड़बड़ी की ओर जाता है। बार्टर सिंड्रोम के कारण और लक्षण क्या हैं? इसका इलाज कैसे किया जाता है?
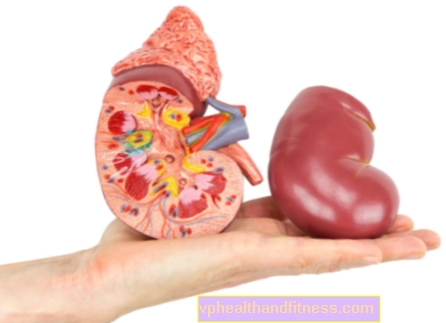
बार्टर सिंड्रोम एक गुर्दा की संरचना को प्रभावित करता है जैसे कि हेनल लूप। यहां थोड़ा सा फिजियोलॉजी याद करने लायक है, क्योंकि तब इस बीमारी को समझना आसान हो जाएगा। हेनल लूप नेफ्रॉन (गुर्दे की मूल संरचनात्मक और कार्यात्मक इकाई) की संरचनाओं में से एक है, जो गुर्दे के नलिका का हिस्सा है जहां अंतिम मूत्र बनता है। इसका नाम इसके खोजकर्ता, जैकब हेनले के नाम पर है। यह समीपस्थ और बाहर के नलिकाओं के बीच स्थित है और इसमें अवरोही और आरोही अंग होते हैं। संपूर्ण वृक्क नलिका एकल-परत स्क्वैमस उपकला के साथ पंक्तिबद्ध है। अवरोही हाथ का उपकला पानी के लिए पारगम्य है, जबकि आरोही हाथ का उपकला नमक आयनों के लिए पारगम्य है। इस प्रकार मूत्र हेनले लूप में केंद्रित होता है, क्योंकि शरीर पानी की कमी का प्रतिरोध करता है और इसकी एक बड़ी मात्रा प्राथमिक मूत्र से अवशोषित हो जाती है।
बार्टर का सिंड्रोम - यह क्या है?
ट्यूबलोपैथिस बिगड़ा हुआ गुर्दे ट्यूबलर फ़ंक्शन के दुर्लभ रोग हैं। यह सामान्य या केवल थोड़ा कम ग्लोमेरुलर निस्पंदन के साथ उनके पुनरुत्पादक या स्रावी कार्य की हानि की ओर जाता है। बार्टर का सिंड्रोम जन्मजात ट्यूबलोपैथिस से संबंधित है। बार्टर सिंड्रोम के तीन प्रकार हैं:
- टाइप I - जीन में एक उत्परिवर्तन के कारण हेनल के लूप के आरोही हाथ पर Na-K-2Cl cotransporter एन्कोडिंग;
- टाइप II - ROMK पोटेशियम चैनल एन्कोडिंग जीन के एक उत्परिवर्तन के कारण;
- टाइप III - CIC-Kb जीन के एक उत्परिवर्तन के कारण होता है, जो हेनले लूप के आरोही हाथ पर एक क्लोराइड चैनल को एनकोड करता है।
बार्टर का सिंड्रोम हेन्ले लूप के आरोही हाथ में बिगड़ा सोडियम अवशोषण पर निर्भर करता है। इससे कई तरह की अनियमितताएं होती हैं। शरीर से unabsorbed सोडियम "एस्केप" की बढ़ी हुई मात्रा, और हाइपोनेट्रेमिया हाइपोवोल्मिया की ओर जाता है। हाइपोवोल्मिया बदले में रेनिन-एंजियोटेंसिन-एल्डोस्टेरोन प्रणाली को सक्रिय करता है। एल्डोस्टेरोन की बढ़ी हुई सांद्रता गुर्दे के नलिका के आगे की संरचनाओं में पोटेशियम और हाइड्रोजन के लिए सोडियम आयनों के आदान-प्रदान का कारण बनती है, अर्थात् डिस्टल और एकत्रित नलिकाएं। हाइपरकेलुरिया, जो मूत्र में पोटेशियम का बढ़ा हुआ उत्सर्जन है, हाइपोकैलिमिया की ओर जाता है। बदले में हाइपोकैलिमिया चयापचय क्षारीयता का कारण बनता है।
हम बार्टर सिंड्रोम के दो रूपों को अलग कर सकते हैं: क्लासिक और नवजात। अपने क्लासिक रूप में, बार्टर के सिंड्रोम के लक्षण किसी भी उम्र में दिखाई दे सकते हैं, और वे मुख्य रूप से महत्वपूर्ण विकास की कमी, खराब भूख, पॉलीयुरिया और पॉलीडिप्सिया के साथ शारीरिक विकास हानि हैं। इसके अलावा, बार्टर सिंड्रोम के क्लासिक रूप में, उल्टी, मांसपेशियों की कमजोरी और मानसिक मंदता दिखाई दे सकती है। दूसरी ओर, बार्टर सिंड्रोम का नवजात रूप, जैसा कि नाम से पता चलता है, जन्म के तुरंत बाद प्रकट होता है। यह गंभीर पॉलीयुरिया की विशेषता है जो अक्सर निर्जलीकरण की ओर जाता है। इसके अलावा, मूत्र के साथ सोडियम और क्लोरीन के अतिगलग्रंथिता, नेफ्रोकलसिनोसिस और नुकसान है।
यह भी पढ़े: कृत्रिम किडनी (डायलाइजर): यह कैसे काम करता है? किडनी के दर्द के प्रकार - गुर्दे के दर्द के कारण, लक्षण और उपचार गुर्दे की चोटें (विक्षेपित, टूटी हुई, कटी हुई किडनी) - वर्गीकरण, लक्षण, उपचारबार्टर के सिंड्रोम का संदेह कब होना चाहिए?
जैसा कि आप देख सकते हैं, बार्टर के सिंड्रोम के नैदानिक लक्षण काफी गैर-विशिष्ट हैं और कभी-कभी मधुमेह जैसे अन्य रोगों से मिलते जुलते हो सकते हैं। इसलिए, बार्टर सिंड्रोम के निदान में प्रयोगशाला परीक्षण बहुत महत्वपूर्ण भूमिका निभाते हैं। वे हाइपोकैलिमिया, गैर-श्वसन क्षारसूत्रता, या बढ़ी हुई प्लाज्मा रेनिन गतिविधि को प्रकट करेंगे। इसके अलावा, रक्तचाप में सहवर्ती कमी हो सकती है।
हमें बार्टर के सिंड्रोम में क्या अंतर करना चाहिए?
बार्टर के सिंड्रोम का सबसे विशिष्ट लक्षण हाइपोकैलिमिया है, इसलिए विभेदक निदान को मुख्य रूप से उन बीमारियों को ध्यान में रखना चाहिए जो क्रोनिक हाइपोकैलिमिया की ओर ले जाती हैं, उदाहरण के लिए:
- शरीर को कम पोटेशियम की आपूर्ति के साथ रोग, जैसे एनोरेक्सिया नर्वोसा, प्रोटीन-ऊर्जा कुपोषण, एक रोगी में पोटेशियम की "सही" मात्रा की आपूर्ति जो इसे गुर्दे, पाचन तंत्र या त्वचा के माध्यम से बढ़ी हुई मात्रा में खो देता है;
- पोटेशियम आयन के "पलायन" से कोशिकाओं में वृद्धि हुई है (transmineralization), जैसे कि क्षारीयता में, बीटा -2 रिसेप्टर्स की सक्रियता (बीटा -2-mimetics, सहानुभूति प्रणाली की वृद्धि हुई गतिविधि, थायरॉयड संकट), जब फॉस्फोडिएस्टरेज़ इनहिबिटर्स (जैसे कैफीन या थियोफिलाइन) का सेवन करते हैं। इंसुलिन का प्रशासन करना है या नहीं;
- गुर्दे की पोटेशियम हानि, जो प्राथमिक या माध्यमिक हाइपरलडोस्टेरोनिज़्म में होती है, गितलमैन सिंड्रोम, लीडल सिंड्रोम, कुशिंग सिंड्रोम, जन्मजात अधिवृक्क हाइपरप्लासिया, प्रॉक्सिमल और डिस्टल ट्यूबलर एसिडोसिस, हाइपोमैग्नेसीमिया, लूप और थियाज़ाइड मूत्रवर्धक का उपयोग, ग्लूकोकोर्टिकोस्टेरॉइड्स, ग्लूकोकोस्टिकोस्टेरोमा, ग्लूकोजोस्टेरोमा। ;
- जठरांत्र संबंधी मार्ग के माध्यम से पोटेशियम की हानि, जो दस्त, उल्टी, वीआईपी या जुलाब लेने पर होती है;
- त्वचा के माध्यम से पोटेशियम की हानि - अत्यधिक पसीना और जलन।
बार्टर्स सिंड्रोम - उपचार
बार्टर सिंड्रोम एक जन्मजात बीमारी है, इसलिए इसका कारण उपचार असंभव है। रोगसूचक उपचार में, हालांकि, हम छह भागों में 100-300 mmol / d की मात्रा में मौखिक रूप से पोटेशियम क्लोराइड का प्रबंधन करते हैं। कभी-कभी मैग्नीशियम पूरकता की आवश्यकता होती है। इंडोमिथैसिन, थायमिटरिन या स्पिरोनोलैक्टोन का उपयोग करके, आप गुर्दे के माध्यम से पोटेशियम के नुकसान को कम कर सकते हैं। इसके अलावा, ड्रग्स का उपयोग करना फायदेमंद हो सकता है जो रेनिन के गठन को रोकता है, जैसे कि प्रोप्रानोलोल या एसीईआई।
अनुशंसित लेख:
गुर्दे: संरचना और कार्य