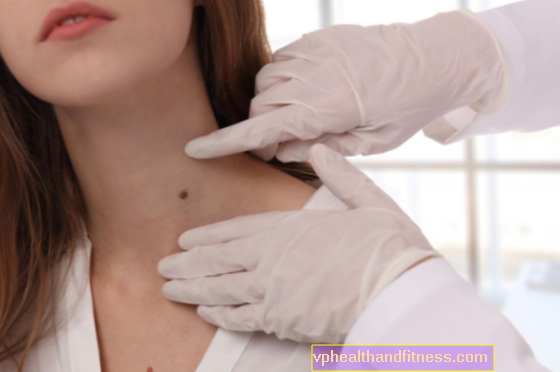
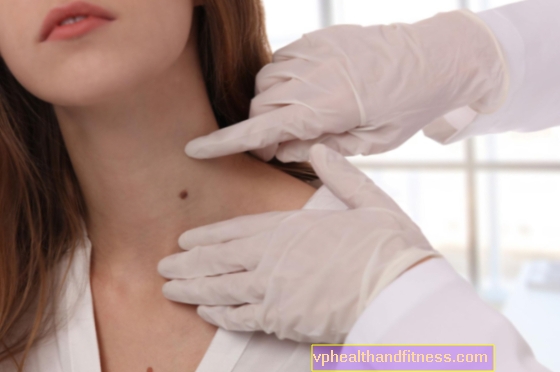
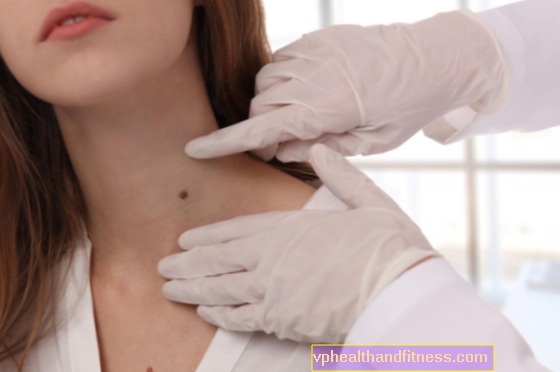
जननांग मौसा, या जननांग मौसा, सबसे आम यौन संचारित रोगों में से एक हैं। जननांग मौसा मानव पेपिलोमावायरस (एचपीवी) वायरस के कारण होता है, वायरस के समान है जो सामान्य त्वचा मौसा का कारण बनता है। जननांग मौसा क्या दिखते हैं और उपचार क्या है? आप उनसे कैसे संक्रमित हो सकते हैं?
जननांग मौसा, या मौसा, एचपीवी 6 और / या एचपीवी 11. के संक्रमण के कारण सबसे अधिक बार होते हैं। वैज्ञानिकों ने 100 से अधिक प्रकार के एचपीवी वायरस की पहचान की है, जिनमें से लगभग 30 यौन संचारित हैं।
सुनें कि जननांग मौसा कैसा दिखता है और उनका इलाज कैसे किया जाता है। यह लिस्टेनिंग गुड चक्र से सामग्री है। युक्तियों के साथ पॉडकास्ट
इस वीडियो को देखने के लिए कृपया जावास्क्रिप्ट सक्षम करें, और वीडियो का समर्थन करने वाले वेब ब्राउज़र पर अपग्रेड करने पर विचार करें
पोलैंड में, कई वर्षों से इस तरह के संक्रमणों की संख्या में धीमी लेकिन स्थिर वृद्धि देखी गई है। संक्रमण के परिणामस्वरूप होने वाले जननांग मौसा त्वचा और वेनेरोलॉजी क्लीनिक में सभी परामर्श के 30% से अधिक का कारण है। कई भागीदारों के साथ यौन सक्रिय लोगों में, कॉनडेलोमा संक्रमण का खतरा 60% से अधिक है। यह किसी भी लक्षण के साथ नहीं है - वायरस अव्यक्त या अव्यक्त चरण में रहता है। लेकिन जब सूजन विकसित होती है, उदाहरण के लिए जननांगों की यांत्रिक जलन के परिणामस्वरूप, एचपीवी कार्रवाई करता है।
जननांग मौसा - लक्षण
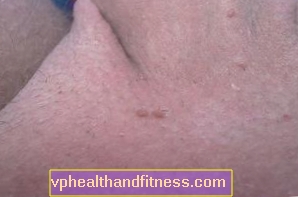
कॉन्डिलोमा छोटे गांठ होते हैं जो व्यक्तिगत रूप से या एक साथ मिश्रित हो सकते हैं। वे सबसे अधिक बार हल्के गुलाबी, कम अक्सर भूरे रंग के होते हैं। यदि अनुपचारित छोड़ दिया जाता है, तो वे फूलगोभी जैसी संरचनाओं का रूप लेते हैं जो जननांगों की त्वचा के एक बड़े क्षेत्र को कवर कर सकते हैं।
जननांग मौसा कहां होते हैं?
Condylomas किसी भी प्रकार के यौन संपर्क से संक्रमित हो सकता है - योनि, मौखिक, गुदा। आमतौर पर वायरस के संपर्क के बाद 3 सप्ताह से 8 महीने के बीच परिवर्तन होते हैं, अर्थात संक्रमित साथी के साथ। 75 प्रतिशत से अधिक में जिन लोगों का एक साथी के साथ यौन संपर्क होता है, जिनके जननांग मस्से होते हैं, बीमारी के लक्षण 3 महीने के भीतर विकसित हो जाते हैं। पुरुषों में, वे सबसे अधिक बार ग्रंथियों पर होते हैं (मुख्य रूप से चमड़ी के नीचे, जो फिमोसिस के रूप में जटिलताओं को जन्म दे सकता है), लिंग के मध्य भाग पर, कभी-कभी अंडकोश पर।
इसे भी पढ़ें: पुरुषों में एचपीवी: लक्षण और उपचार एचपीवी टेस्ट: इसे कब किया जाना चाहिए? क्या यह मौसा है? देखें कि मौसा कैसा दिखता हैयह संदेह है कि जननांग मौसा गर्भाशय ग्रीवा और अन्य अंगों के कैंसर की एक प्रारंभिक स्थिति हो सकती है।
गर्मी की तरह जननांग मौसा
कन्डीलोमस का विकास गर्मी और नमी का पक्षधर है, और उनके प्रभाव में, वे जल्दी से बढ़ते हैं, बड़े और बड़े हो जाते हैं और फूलगोभी का रूप लेते हैं। वे गर्भावस्था के दौरान तेजी से बढ़ते हैं, संभवतः प्रोजेस्टेरोन के प्रभाव में। यदि निपल्स योनि की दीवार पर होते हैं और वे बहुत सारे और बड़े होते हैं, तो योनि कम लचीली हो सकती है, जिससे श्रम मुश्किल हो सकता है।
सामान्य तौर पर, जननांग और गुदा मौसा वर्षों तक बने रहते हैं या बढ़ जाते हैं और गायब हो जाते हैं। सहज संकल्प 10 से 30 प्रतिशत में होता है। संक्रमित। ज्यादातर मामलों में, परिवर्तन आवर्तक होते हैं और चिकित्सा केवल अस्थायी छूट ला सकती है।
जरूरीनोट: नाबालिगों में जननांग मौसा की उपस्थिति, जिन्होंने अभी तक संभोग शुरू नहीं किया है, उन्हें अभिभावकों का ध्यान आकर्षित करना चाहिए, क्योंकि यह अक्सर यौन शोषण के एक अच्छी तरह से स्थापित संदेह से जुड़ा होता है। वायरस भी हाथों पर फैलता है।
Condylomas के लिए घरेलू उपचार
कॉन्डिलोमा का उपचार आवश्यक है क्योंकि, अगर इलाज नहीं किया जाता है, तो वे गंभीर जटिलताओं का कारण बन सकते हैं: पेशाब में विकार, आसपास के ऊतकों में घुसपैठ। सभी रोगियों को कम से कम 6 महीने तक हर 4 सप्ताह में अपने स्वास्थ्य की निगरानी करनी चाहिए। अन्य यौन संचारित संक्रमणों को नियंत्रित करना भी नियमित है।
यदि परिवर्तन मामूली हैं, तो आपका डॉक्टर घरेलू तैयारी के साथ उपचार की सिफारिश कर सकता है:
- पोडोफिलोटॉक्सिन कोनीफर्स और बैरबेरी पौधों से एक मजबूत अर्क है जो उपकला कोशिकाओं के परिगलन का कारण बनता है। यह सप्ताह के लगातार 3 दिनों के लिए दिन में दो बार निपल्स पर लगाया जाता है। 4-दिन के ब्रेक के बाद, उपचार दोहराया जाता है। यह 3-6 सप्ताह तक रहना चाहिए। चिकित्सा पुरुषों की तुलना में महिलाओं में कम प्रभावी है और दुष्प्रभाव का कारण बनती है: दर्द, जलन, एरिथेमा और कटाव। गर्भावस्था में दवा को contraindicated है।
- महिलाओं के मामले में, एचपीवी संक्रमित कोशिकाओं को खत्म करने वाला इमीकिमॉड अधिक प्रभावी है। क्रीम के रूप में तैयारी शीर्ष पर लागू होती है, 16 सप्ताह के लिए सप्ताह में 3 बार। अवांछनीय लक्षण त्वचा की जलन और गंभीर सूजन है।
- ग्रीन टी का अर्क भी प्रभावी है, इसमें एंटीवायरल और एंटीकैंसर गुण हैं, और यह गर्भवती महिलाओं के लिए भी स्वीकार्य है। जब तक विस्फोट गायब नहीं हो जाता, तब तक तैयारी को दिन में 3 बार कंडेलामा पर लागू किया जाता है, लेकिन 16 सप्ताह से अधिक नहीं। चिकित्सा के दौरान, एरिथेमा, खुजली, सूजन और कटाव दिखाई दे सकते हैं।
Condylomas के साथ संघर्ष मुश्किल है
- यह सच है कि प्राकृतिक चिकित्सा (और न केवल) में कॉन्डिलोमा का इलाज करने के अपने तरीके हैं, मुख्य रूप से वे दिखाई देते हैं (पेशाब की सिकुड़न, खट्टे के सफेद हिस्से को लागू करना, पहले से सिरका में भिगोया जाता है, चाय के पेड़ के तेल, सेब साइडर सिरका के साथ संकुचित होता है)। ), हालांकि, वे अपने दम पर इस्तेमाल नहीं किया जाना चाहिए। जितना अधिक ये तरीके (और केवल एक डॉक्टर के परामर्श से) बुनियादी चिकित्सा के पूरक हो सकते हैं।
- पूरक रूप से, आप प्रतिरक्षा प्रणाली को मजबूत करने वाली तैयारी का उपयोग कर सकते हैं, जैसे कि लहसुन के कैप्सूल या इचिनेशिया के अर्क। लेकिन ऐसे मामलों में भी उपस्थित चिकित्सक को इसके बारे में सूचित किया जाना चाहिए।
- यदि बीमारी की पुनरावृत्ति होती है और आपके स्वयं के अवलोकन इस बात की पुष्टि करते हैं कि यह तनाव में होता है, तो यह तनाव से लड़ने के तरीकों पर ध्यान देने योग्य है। इस बीमारी के मामले में, आपको अपने शरीर की अधिक बारीकी से निगरानी करनी चाहिए, क्योंकि यह बाद में चुनी गई उपचार पद्धति का आधार बन सकता है।
Condylomas का बाह्य उपचार
- लेजर थेरेपी एक कोल्पोसोप के साथ स्थानीय संज्ञाहरण के तहत किया जाता है, जिससे ऑपरेशन क्षेत्र को देखना आसान हो जाता है। लेजर थेरेपी बहुत प्रभावी है और इससे कोई फर्क नहीं पड़ता है। कई condylomas के साथ, प्रक्रिया एक सप्ताह के बाद दोहराई जाती है।
- क्रायोथेरेपी - तरल नाइट्रोजन के साथ ठंड में परिवर्तन साप्ताहिक अंतराल पर लागू होता है। क्रायोथेरेपी के बाद, मलिनकिरण या निशान विकसित होता है। उपचार की प्रभावशीलता डॉक्टर के अनुभव पर निर्भर करती है।
- ट्राइक्लोरोएसेटिक एसिड एक मजबूत कास्टिक एजेंट है जो ऊतक परिगलन का कारण बनता है और घावों पर लागू होता है। कंबोडोमस से मुकाबला करने का यह तरीका मामूली परिवर्तनों के साथ प्रभावी है, और इसकी सांख्यिकीय प्रभावशीलता 51-81% अनुमानित है। 36% रोगियों में रिलेपेस होते हैं। साइड इफेक्ट्स हैं - तैयारी के बहुत अधिक उपयोग के साथ - गहरे अल्सर और निशान।
- सर्जिकल तरीके - प्रक्रिया स्थानीय या सामान्य संज्ञाहरण के तहत की जाती है। इलाज और इलेक्ट्रोसर्जिकल तरीके सबसे अधिक इलाज की दर देते हैं; condylomas 19% मामलों में पुन: उत्पन्न होता है।
- फोटोडायनामिक थेरेपी - 5-अमीनोलेवुलिनिक एसिड के उपयोग के साथ। यह अकेले या लेजर थेरेपी, क्रायोथेरेपी या इलाज के साथ संयोजन में इस्तेमाल किया जा सकता है।लाभ साइड इफेक्ट्स का कम प्रतिशत और सफल इलाज की उच्च दर है।
Condylomas से संक्रमित होने के लिए कैसे नहीं?
- प्रोफिलैक्सिस में मुख्य रूप से संभोग के दौरान एक कंडोम का उपयोग करना और संभवतः अन्य निवारक उपाय शामिल हैं। हालांकि, कंडोम 100% संक्रमण से बचाता नहीं है। यह संक्रमण के जोखिम को लगभग 75% कम कर देता है।
- जिन पुरुषों के यौन साझेदारों को एचपीवी-प्रेरित परिवर्तनों का निदान किया जाता है, उनके मूत्र का परीक्षण होना चाहिए। यदि सूक्ष्म हेमट्यूरिया का पता लगाया जाता है, तो यह अक्सर पैपिलोमा की उपस्थिति को इंगित करता है।
अनुशंसित लेख:
एचपीवी वैक्सीन - एचपीवी वायरस के खिलाफमासिक "Zdrowie"












---jak-y-ze-stomi.jpg)



 अधिक तस्वीरें देखें जननांग मौसा: जननांग मौसा 4 जननांग मौसा, या जननांग मौसा
अधिक तस्वीरें देखें जननांग मौसा: जननांग मौसा 4 जननांग मौसा, या जननांग मौसा