हिट, या हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया या हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया, अवांछनीय दुष्प्रभावों में से एक है जो इस थक्कारोधी दवा की विशेषता है। HIT क्यों विकसित हो रहा है? HIT देने के लिए किसे प्राथमिकता दी जाती है? हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया का इलाज कैसे किया जाता है?
हिट, या हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया (HIT), हेपरिन के साथ इलाज किए गए किसी में भी हो सकता है।
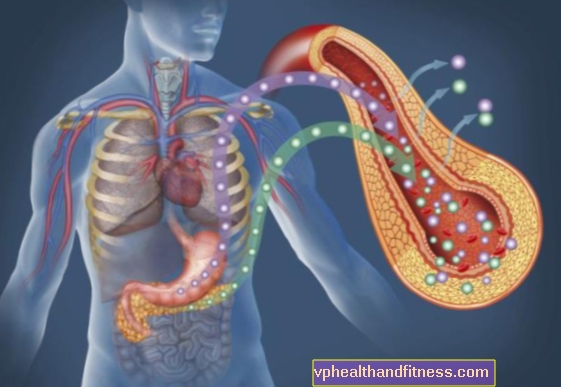
शारीरिक रूप से, हेपरिन हमारे शरीर में विभिन्न कोशिकाओं द्वारा निर्मित एक पदार्थ है, विशेष रूप से प्रतिरक्षा प्रणाली, जैसे मस्तूल कोशिकाएं या मैक्रोप्रेज। यह एंटीथ्रोम्बिन को सक्रिय करके और रक्त के थक्के को बाधित करके काम करता है। उच्च सांद्रता में, यह प्लेटलेट्स (थ्रोम्बोसाइट्स) और कोलेस्ट्रॉल के स्तर को भी प्रभावित करता है।बेशक, हमारे शरीर द्वारा उत्पादित मात्रा न्यूनतम है। बड़ी मात्रा में, हेपरिन का उपयोग अत्यधिक थक्के के कारण होने वाली बीमारियों में और उनके रक्त को पतला करने के लिए प्रोफिलैक्सिस में किया जाता है, अर्थात थक्के की क्षमता को कम करने के लिए। यह सूक्ष्म रूप से या अंतःशिरा रूप से प्रशासित किया जाता है, और इसके उपयोग के लिए संकेत शामिल हैं: शिरापरक थ्रोम्बोम्बोलिज़्म (शिरापरक घनास्त्रता, फुफ्फुसीय अन्त: शल्यता) का उपचार और रोकथाम, हाल ही में रोधगलन का उपचार, एंटीफॉस्फोलिपिड सिंड्रोम, कम अक्सर सामयिक मरहम, उदा। निचले छोरों के सतही नसों या वैरिकाज़ नसों के थ्रोम्बोफ्लिबिटिस में।
एचईटी (हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया, पोस्ट-हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया) - कारण
लगभग 8 प्रतिशत हेपरिन प्राप्त करने वाले रोगी इस पदार्थ के खिलाफ एंटीबॉडी विकसित करते हैं। ऐसा क्यों होता है अगर हेपरिन भी हमारे शरीर द्वारा निर्मित होता है? यह दवा पशु मूल का एक प्रोटीन है, इसलिए इसमें अणु की थोड़ी अलग संरचना है और इसलिए इसे विदेशी प्रोटीन के रूप में पहचाना जा सकता है। HIT कैसे विकसित होता है? कुछ लोगों में, हेपरिन का प्रशासन प्लेटलेट्स फैक्टर 4. नामक पदार्थ का स्राव करने का कारण बनता है। यह दवा को बांधता है और एक जटिल बनाता है जिसके खिलाफ लिम्फोसाइट्स आईजीजी एंटीबॉडी का उत्पादन करते हैं। वे बदले में, प्लेटों को संलग्न करते हैं और उन्हें सक्रिय करते हैं। इस प्रक्रिया में, थ्रोटिंग सक्रिएटिंग कारकों के थक्के के बाद के समूह थ्रोम्बोसाइट्स द्वारा जारी किए जाते हैं, और उन्हें एक साथ बांधने के लिए प्रेरित किया जाता है। इसके परिणामस्वरूप रक्त के थक्कों का निर्माण होता है जो तब हटाए जाते हैं। थ्रोम्बोसाइट्स की संख्या कम हो जाती है, और इसलिए रक्त के थक्के की क्षमता कम हो जाती है। इसी समय, रक्तस्राव और थ्रोम्बोटिक जटिलताओं दोनों हैं, जिसके उपचार में - विरोधाभासी रूप से - हेपरिन प्रशासित किया जाता है। थ्रोम्बोटिक जटिलताओं की स्थिति में - और उनकी घटना का खतरा 40 गुना तक बढ़ जाता है - जब प्लेटलेट्स की संख्या कम हो जाती है, तो रोग को एचआईटीटी कहा जाता है, या घनास्त्रता के साथ हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया। सौभाग्य से, उनमें से सभी के समान परिणाम नहीं हैं। ठीक। 8 प्रतिशत रोगी एंटीबॉडी का उत्पादन करते हैं, लेकिन केवल 1 से 5 प्रतिशत में। इसके परिणामस्वरूप सजीले टुकड़े की संख्या में कमी आएगी, जबकि लगभग 30 प्रतिशत। उनमें से, इसके निम्न परिणाम होंगे। हेपरिन थेरेपी की शुरुआत में प्लेटलेट के स्तर की निगरानी करके, इसे रोककर और उचित दवाओं को स्थापित करके रोग के विकास को रोका जा सकता है।
HIT (हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया, हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया) - ऐसे कारक जो एचआईटी के जोखिम को बढ़ाते हैं।
हिट हेपरिन के साथ इलाज किए गए किसी में भी हो सकता है, लेकिन कई पूर्ववर्ती स्थिति की पहचान की गई है।
हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया विकसित करने का जोखिम विभिन्न कारकों पर निर्भर करता है, अर्थात् जिस राज्य में हेपरिन प्रशासित होता है। एचआईटी की एक उच्च आवृत्ति प्रमुख सर्जरी, जैसे कार्डियक सर्जरी या आर्थोपेडिक सर्जरी के बाद रोगियों में देखी गई थी, और ऐसे मामलों में जहां एक घातक ट्यूमर का निदान किया गया था।
इन जोखिम कारकों के कारण, प्लेटलेट काउंट को आमतौर पर उपचार की शुरुआत में काफी बार जांचा जाता है। ऊपर वर्णित शर्तों के अलावा, प्लेटलेट निर्धारण के लिए संकेत हेपरिन के साथ 4 दिनों से अधिक समय तक इलाज है। शेष लोगों को नियंत्रित करने की कोई आवश्यकता नहीं है। अन्य, थोड़ा कम महत्वपूर्ण जोखिम कारक हैं:
- हेपरिन के प्रकार को प्रशासित किया जाता है - उपचार में, डॉक्टर के पास तथाकथित अव्यवस्थित हेपरिन और कम आणविक भार हेपरिन होता है, और इसकी पसंद अन्य बीमारियों पर निर्भर करती है (जैसे गुर्दे की विफलता)
- खुराक, जिसके बदले में निदान करने की आवश्यकता होती है
- सेक्स - महिलाओं में एचआईटी की स्थिति बदतर है
- हेपरिन अणु की उत्पत्ति और संरचना (द्रव्यमान और सल्फेट समूहों की संख्या)
हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया के दो प्रकार देखे जाते हैं:
- हिट प्रकार I, मिल्डर - यहां प्लेटलेट्स की संख्या में कमी एक गैर-प्रतिरक्षा तंत्र है और बहुत छोटी है। यह पहले वर्णित परिणामों का कारण नहीं बनता है और थ्रोम्बोसाइट गिनती सही संख्या में वापस आती है, भले ही हेपरिन थेरेपी बंद न हो
- हिट प्रकार II, प्रतिरक्षाविज्ञानी - इस मामले में, प्लेटलेट्स की संख्या 50% से कम हो जाती है, आमतौर पर 30-50 हजार (आदर्श 150-400 हजार), सबसे अधिक बार 4-10 दिनों के बाद, इसलिए इस समय के दौरान रक्त की गिनती की निगरानी करना महत्वपूर्ण है और उनकी संख्या की जाँच कर रहा है
एचईटी (हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया, हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया)) निदान
निदान करना आसान नहीं है, क्योंकि अकेले प्लेटलेट काउंट में गिरावट का मतलब एचआईटी नहीं है। यह प्रयोगशाला विचलन छद्म-थ्रोम्बोसाइटोपेनिया (जब रक्त को एक एंटीकोआगुलेंट के साथ टेस्ट ट्यूब में एकत्र किया जाता है, जो प्लेटलेट्स को नष्ट कर देता है), ऑटोइम्यून बीमारियों में और सेप्सिस में भी देखा जाता है। डायग्नोस्टिक्स बीमारी के होने के जोखिम को ध्यान में रखता है, जिसका मूल्यांकन विभिन्न पैमानों पर किया जाता है, साथ ही हेपरिन उपचार की अवधि और प्लेटलेट की गिरावट की गंभीरता का भी पता लगाया जाता है।
हिट पर संदेह है अगर
- हेपरिन को 5 दिनों से अधिक समय से प्रशासित किया गया है
- प्लेटलेट्स की संख्या में 50% से अधिक की कमी होगी।
- थ्रोम्बोम्बोलिज़्म का एक एपिसोड होता है
- थ्रोम्बोसाइट्स में कमी के अन्य कारणों को बाहर रखा जाएगा
ये थ्रोम्बोम्बोलिक घटनाएं संचलन में मौजूद प्लेटलेट्स के गुच्छों द्वारा विभिन्न अंगों में रक्त के प्रवाह को अवरुद्ध करने से जुड़ी बीमारियां हैं। एचईटी में, हम दोनों शिरापरक थक्कों का निरीक्षण करते हैं (जो अधिक बार होते हैं और गहरी शिरा घनास्त्रता, अधिवृक्क नसों और फुफ्फुसीय अन्त: शल्यता) और धमनी के रूप में प्रकट होते हैं। उत्तरार्द्ध कम आम हैं, लेकिन वे दिल का दौरा, स्ट्रोक या तीव्र अंग ischemia का कारण बनते हैं, और सर्जरी के बाद रोगियों में, बाईपास ग्राफ्ट उन्हें बंद कर सकते हैं। थ्रोम्बोसिस ठीक से इलाज किए जाने पर भी काफी उच्च रुग्णता और मृत्यु दर के साथ जुड़ा हुआ है।
यदि उपर्युक्त शर्तों को पूरा किया जाता है, तो आमतौर पर एचईटी निदान की कोई आवश्यकता नहीं होती है, और इस सिंड्रोम का उपचार तुरंत शुरू किया जाता है। एंटी-प्लेटलेट एंटीबॉडी के उत्पादन की पुष्टि शायद ही कभी आवश्यक हो। हालांकि, यह हेपरिन और रोगी के सीरम (प्लेटलेट सेरोटोनिन रिलीज टेस्ट, तथाकथित "गोल्ड स्टैंडर्ड" और हेपरिन-प्रेरित प्लेटलेट सक्रियण परीक्षण और सीरोलॉजिकल परीक्षण (एलिसा द्वारा एंटीबॉडी का पता लगाने) की उपस्थिति में प्लेटलेट सक्रियण का आकलन करने वाले कार्यात्मक परीक्षणों की मदद से किया जा सकता है। थ्रोम्बोम्बोलिक प्रकरण की स्थिति में, अक्सर इसका सटीक रूप से निदान और उपचार करना आवश्यक होता है।
एचईटी (हेपरिन प्रेरित थ्रोम्बोसाइटोपेनिया, हेपरिन प्रेरित थ्रोम्बोसाइटोपेनिया) - उपचार
रोग के निदान के तुरंत बाद थेरेपी लागू की जाती है, और अक्सर यहां तक कि केवल जब संदेह होता है। पहला कदम हेपरिन को रोकना है। इस चिकित्सा के बंद होने के बाद - कुछ दिनों के भीतर, कभी-कभी कई हफ्तों तक - प्लेटलेट की गिनती सामान्य हो जाती है, और उनके कार्यों में भी सुधार होता है। उत्पादित एंटीबॉडी हेपरिन प्रशासन के 60-80 दिनों के बाद प्रचलन में रहते हैं, लेकिन वे आगे के लक्षणों का कारण नहीं बनते हैं। एंटीकोआगुलेंट थेरेपी अन्य दवाओं के साथ जारी है, लेकिन उनकी उपलब्धता काफी सीमित है - वे हैं: बिवालिरुडिन या फोंडैरिनक्स। थेरेपी को कम से कम तब तक जारी रखना चाहिए जब तक कि प्लेटलेट काउंट बेसलाइन वैल्यू पर वापस नहीं आ जाता है, अक्सर स्पर्शोन्मुख रोगियों में 4 सप्ताह के आसपास और 3 महीने जब थ्रोम्बोटिक परिवर्तन होते हैं। एचआईटी में मौखिक रूप से एंटीकोआगुलंट्स (वारफारिन, एसिनोकोमोरोल) को अक्सर बंद कर दिया जाता है, और प्लेटलेट्स की संख्या सामान्य होने पर कम मात्रा में उनका प्रशासन फिर से शुरू किया जाता है। कभी-कभी, प्रमुख रक्तस्राव की स्थिति में, प्लेटलेट सांद्रता की आवश्यकता होती है। हालांकि, उनका प्रशासन घनास्त्रता में वृद्धि के साथ जुड़ा हो सकता है, क्योंकि थ्रोम्बोसाइट्स वितरित किए जाते हैं जो उत्पादित एंटीबॉडी का लक्ष्य हैं। अगर एचआईटी के पाठ्यक्रम में हैं: रोधगलन, आघात, अंग एम्बोलिज्म, फुफ्फुसीय अन्त: शल्यता, विशिष्ट उपचार लागू किया जाता है।
अनुशंसित लेख:
रक्तस्रावी प्रवणता रक्त जमावट विकारों का कारण बनती है










---przyczyny-objawy-leczenie.jpg)