त्वचा कैंसर सिर्फ मेलेनोमा के बारे में नहीं है। न केवल त्वचा कैंसर के प्रकार और लक्षण भिन्न हो सकते हैं। पता करें कि त्वचा कैंसर किस प्रकार के हैं, उनके लक्षणों को कैसे पहचाना जाए और वे क्या दिखते हैं।
त्वचा कैंसर एक घातक नवोप्लाज्म है जिसके लक्षण थोड़े समय के भीतर दिखाई देते हैं। त्वचा कैंसर आमतौर पर तेजी से बढ़ता है, आसपास के ऊतकों में घुसपैठ करता है, और दूर के मेटास्टेस का कारण भी हो सकता है। सौम्य त्वचा के विपरीत, जो धीरे-धीरे बढ़ते हैं, वे आसपास के ऊतकों को नुकसान नहीं पहुंचाते हैं, जिससे वे स्पष्ट रूप से सीमांकित होते हैं और मेटास्टेसिस नहीं करते हैं।
त्वचा कैंसर तुरंत विकसित नहीं होता है - यह एक दीर्घकालिक और बहु-चरण प्रक्रिया है। त्वचा कैंसर पूर्ववर्ती परिवर्तनों से पहले होता है जो मेलेनोमा या गैर-मेलेनोमा त्वचा कैंसर (जैसे स्क्वैमस सेल कार्सिनोमा) में प्रगति कर सकता है। त्वचा कैंसर का मुख्य कारण यूवी विकिरण के लिए अत्यधिक त्वचा का संपर्क है।
उपचार में विभिन्न तरीकों का उपयोग किया जाता है, जैसे सर्जरी, रेडियोथेरेपी। हालांकि, अगर बीमारी उन्नत है, तो यह घातक हो सकता है।
इसे भी पढ़े: सूरज के कारण होने वाले SKIN DISEASES मेलेनोमा के खतरे को कैसे कम करें? [प्रोफेसर के साथ साक्षात्कार। पिओटर रुटक ... डर्माटोस्कोपी - एक डर्मेटोस्कोप के साथ मोल्स की परीक्षात्वचा कैंसर - लक्षण और प्रकार
1. त्वचा के कैंसर से उत्पन्न
- बेसल सेल कार्सिनोमा (BCC)
ज्यादातर मामलों में, त्वचा का बेसल सेल कार्सिनोमा सिर (मुख्य रूप से चेहरे) और गर्दन पर होता है। इसमें एक शाफ्ट जैसी धार से घिरी एक छोटी सी गांठ का रूप होता है। मरीज का ध्यान एक गैर-हीलिंग सुबह को ढँकने के लिए खींचना चाहिए जो समय-समय पर छिल जाता है, एक छोटे से अल्सर ("घाव") को प्रकट करता है, जो जल्दी से एक नए क्रस्ट से ढक जाता है। बेसल सेल कार्सिनोमा सपाट या सपाट, पपड़ीदार और लाल भी हो सकता है।
- त्वचा कोशिकाओं का कार्सिनोमा
बेसल सेल कार्सिनोमा की तरह, यह उन जगहों पर त्वचा पर दिखाई देता है जो सूर्य के प्रकाश के संपर्क में आते हैं - खोपड़ी, चेहरा, गर्दन और हथियार - लेकिन यह सूरज से सुरक्षित क्षेत्रों में भी दिखाई दे सकता है।
70 प्रतिशत त्वचा कैंसर के मामले बेसल सेल कार्सिनोमा के कारण होते हैं।
- स्क्वैमस सेल कार्सिनोमा (SCC)
यह दूसरा सबसे आम त्वचा कैंसर है। 80 प्रतिशत से अधिक SCC मामलों में सूरज की रोशनी के संपर्क में आने वाले शरीर के कुछ हिस्सों की चिंता करता है, अक्सर यह सिर (आंख की कुर्सियां, नासोलैबियल एरिया, होंठ, नाक, गाल, कान), गर्दन, पीठ के पीछे के हिस्से होते हैं। स्क्वैमस सेल कार्सिनोमा के पूर्व-आक्रामक और आक्रामक रूप हैं।
पूर्व आक्रामक रूप (जिससे त्वचा कैंसर विकसित हो सकता है)
- बोवेन की बीमारी - ये एक मखमली या छीलने की सतह के साथ तेजी से चिह्नित सीमाओं के साथ एरिथेमेटस डिस्क हैं
- क्यूरीएट एरिथ्रोप्लासिया - खतनारहित पुरुषों में ग्लान्स लिंग पर एक चिकनी लाल धब्बे के रूप में दिखाई देता है
- एरिथ्रोप्लाकिया - श्लेष्म झिल्ली पर स्थित सभी प्रकार के लाल घाव
आक्रामक रूप (त्वचा कैंसर) पैपिलरी या अल्सरेटिव है। इसके चारों ओर की त्वचा को कटा हुआ, कठोर, अक्सर घुमावदार किनारों के साथ।
- पैपिलरी कैंसर - यह एक कैंसर है जो जननांगों, मुंह और पैरों को प्रभावित करता है। पैपिलरी कैंसर की वृद्धि बहुत धीमी है, इसकी सतह सींग के द्रव्यमान से ढकी हुई है। इसका कारण दूसरों के बीच में हो सकता है एचपीवी 6 और एचपीवी 11 मानव पेपिलोमाविरस।
त्वचा कैंसर को कैसे पहचानें?
2. मर्केल न्यूरोएंडोक्राइन कार्सिनोमा
मर्केल सेल कार्सिनोमा (एमसीसी) एक बहुत घातक न्यूरोएंडोक्राइन त्वचा कैंसर है। घटना दुर्लभ है और प्रति 100,000 श्वेत जनसंख्या 0.23 है।
ज्यादातर मामले वृद्धावस्था में होते हैं, ज्यादातर अक्सर 69 वर्ष की आयु के आसपास होते हैं। मर्केल सेल कार्सिनोमा सबसे अधिक बार सूरज के संपर्क में आने वाली त्वचा के क्षेत्रों में स्थित होता है। आधे मामलों में यह सिर और गर्दन के क्षेत्र को प्रभावित करता है, और 40% में अंगों पर होता है।
यह आमतौर पर एक लाल, चिकनी-सामने वाले नोड्यूल के रूप में प्रकट होता है, जिसमें कई टेलंगीक्टेसियास (रक्त वाहिकाएं होती हैं)। 50 प्रतिशत में। मामलों में, निदान के समय, लिम्फ नोड्स के मेटास्टेस पहले से मौजूद हैं।
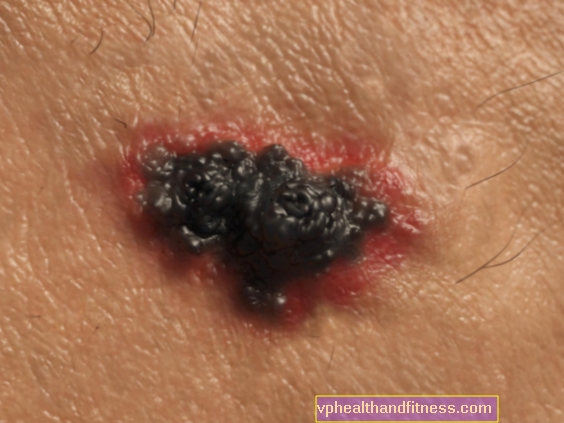
3. मेलेनोमा
नेवस के भीतर परिवर्तन जो चिंता का कारण बनता है - क्योंकि वे मेलेनोमा का सुझाव देते हैं - संक्षिप्त रूप में एबीसीडी, जहां:
और यह विषमता है, जन्म के आकार को गोल से विषम में बदलते हुए,
B में असमान या दांतेदार किनारे हैं,
C रंग है (अंग्रेजी से), यानी रंग में परिवर्तन, जैसे कि एक कलंक पर गहरा, हल्का या अलग रंग।
डी व्यास है - व्यास में 6 मिमी से बड़े किसी भी निशान की सावधानीपूर्वक जांच की जानी चाहिए
अनुशंसित लेख:
क्या आपको चेरी (त्वचा कैंसर) का खतरा है?4. कपोसी का सरकोमा - त्वचा के भीतर फैलने वाले संवहनी उत्पत्ति के ट्यूमर के रूप में
यह दर्द रहित, बढ़ते नोडल्स (या संगम स्पॉट या घुसपैठ) की उपस्थिति से प्रकट होता है, सबसे अधिक बार पिंडली के आसपास या पैरों पर (वे तथाकथित भड़काऊ रूप होते हैं - त्वचा रोग की शुरुआत के लिए विशेषता)।
कुछ समय बाद, ये घाव बड़े रूपों में विलीन हो जाते हैं, अंत में सख्त और गाढ़ा (गांठदार रूप - कापोजी के सारकोमा विकास का अंतिम चरण) बैंगनी या गहरे लाल धब्बे (एंजियोमा रूप) का निर्माण करते हैं।
ट्यूमर अल्सरेशन और रक्तस्राव, वजन घटाने, बुखार और पसीने के साथ हो सकते हैं। रोग आमतौर पर दोनों अंगों (एक ही समय में जरूरी नहीं) को प्रभावित करता है, और समय के साथ यह जननांगों, जांघों, चेहरे, धड़ या यहां तक कि आंतरिक अंगों को भी प्रभावित कर सकता है।
5. टी प्रकार त्वचीय लिंफोमा (माइकोसिस कवकनाशी, माइकोसिस कवकनाशी)
यह एक दुर्लभ त्वचा कैंसर है। यह 40 से 60 वर्ष की आयु के लोगों में होता है, जो पुरुषों में अधिक होता है। यह त्वचा में टी कोशिकाओं के अनियंत्रित विकास के कारण होता है।
त्वचीय टी-सेल लिंफोमा के सबसे सामान्य प्रकार / प्रकार मायकोसिस फंगेजाइड और सेज़री के सिंड्रोम हैं।
6. पेजेट की बीमारी (पेजेट की त्वचा का कैंसर)
रोग के शुरुआती चरणों में, त्वचा पर एरिथेमेटस स्पॉट दिखाई देते हैं, जिससे खुजली और जलन होती है। इनसे मुक्ति मिल सकती है। फिर कटाव (अक्सर रक्तस्राव) दिखाई दे सकते हैं।
परिवर्तन आमतौर पर बाहरी जननांग के क्षेत्र में होते हैं: योनी, गुदा, लिंग और अंडकोश - ये एपोक्रिन और एक्नेरीन ग्रंथियों से समृद्ध क्षेत्र हैं।
कम सामान्यतः, कैंसर जांघों, नितंबों, बगल और नाभि क्षेत्र के ऊपर को प्रभावित करता है। एपोक्राइन ग्रंथियों से रहित त्वचा क्षेत्रों में नियोप्लास्टिक घावों के स्थानीयकरण के पृथक मामले हैं, उदाहरण के लिए बाहरी श्रवण नहरों में, घुटकी पर, मूत्रमार्ग में।
7. त्वचा के लिए मेटास्टेस (सबसे अक्सर प्राथमिक मेलेनोमा से उत्पन्न होता है, फेफड़े का कैंसर, बृहदान्त्र, मौखिक गुहा, गुर्दे, पेट और महिलाओं में डिम्बग्रंथि और स्तन कैंसर)
त्वचा कैंसर के लिए स्व-परीक्षण प्रत्येक 2-3 महीनों में किया जाना चाहिए, और आपको वर्ष में एक बार विशेषज्ञ से मिलना चाहिए
स्रोत: जीवन शैली ।newseria.pl
लेखक के बारे में
इस लेखक के और लेख पढ़ें











---przyczyny-objawy-leczenie.jpg)




 और तस्वीरें देखें त्वचा कैंसर कैसा दिखता है? नमूना तस्वीरें 7 त्वचा कैंसर न केवल मेलेनोमा है। न केवल त्वचा कैंसर के प्रकार और लक्षण भिन्न हो सकते हैं। जाँच
और तस्वीरें देखें त्वचा कैंसर कैसा दिखता है? नमूना तस्वीरें 7 त्वचा कैंसर न केवल मेलेनोमा है। न केवल त्वचा कैंसर के प्रकार और लक्षण भिन्न हो सकते हैं। जाँच